Исследователи из Стэнфордского института сердечно-сосудистых заболеваний обнаружили, как такие вирусы, как грипп и SARS-CoV-2, а также связанные с ними вакцины могут повышать риск сердечного приступа, инсульта, воспаления сердца и других сердечно-сосудистых осложнений.
«Хотя грипп уже давно ассоциируется с сердечным приступом и воспалением сердца, недавняя пандемия COVID-19 еще больше высветила взаимосвязь между вирусами и сердечно-сосудистыми осложнениями. Однако причины, по которым респираторные вирусные инфекции повышают риск сердечно-сосудистых заболеваний, остаются неясными», — сказала Патрисия Нгуен. , доктор медицинских наук, член института и доцент кафедры сердечно-сосудистой медицины (факультет медицины) Стэнфордского университета. «Если мы сможем лучше понять связь между вирусами и свертыванием крови, мы сможем разработать диагностические тесты для выявления пациентов с самым высоким риском и новые методы лечения для предотвращения этих потенциально смертельных осложнений».
Исследование было недавно опубликовано в Интернете в журнале Circulation Research и будет доступно в печатном виде 13 мая 2022 года. Нгуен и профессор Марк Дэвис, доктор философии, являются старшими авторами статьи. Доктор Дэвис — семейный профессор Берта и Мэрион Эйвери в Медицинской школе и директор Стэнфордского института иммунитета, трансплантологии и инфекций. Рошни Рой Чоудхури, доктор философии, бывший научный сотрудник в лаборатории доктора Нгуена, является соавтором вместе с Джессикой Д’Аддаббо, бакалавром наук, бывшим научным сотрудником, и Сяньси Хуан, доктором медицины / доктором философии. . бывший научный сотрудник лаборатории доктора Нгуена.
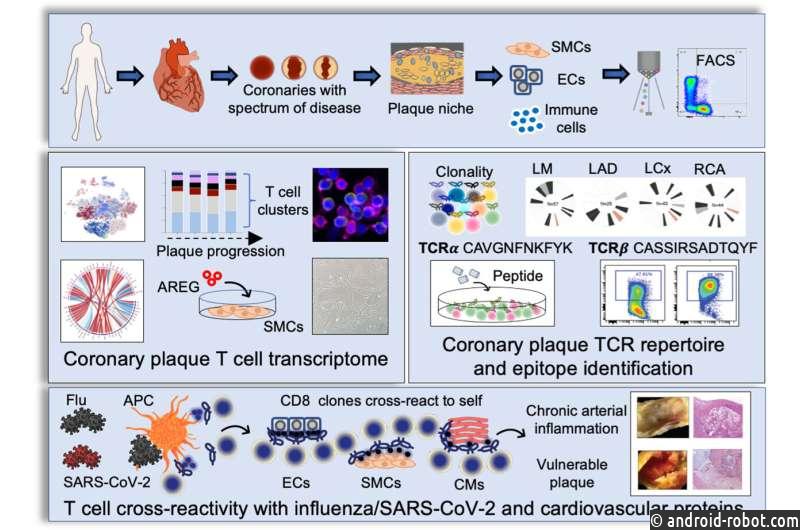
Ишемическая болезнь сердца является ведущей причиной заболеваемости и смертности во всем мире. Когда-то считавшееся в первую очередь нарушением липидов, исследования показали, что накопление бляшек в сердечных артериях состоит из иммунных клеток , а также липидов. Первоначально исследователей интересовал вопрос о том, как иммунные клетки в живой коронарной бляшке человека могут способствовать развитию ишемической болезни сердца . Важным подмножеством иммунных клеток, обнаруженным в бляшках, является популяция Т-клеток, основных регуляторов всех иммунных клеток. Т-клетки могут привлекать дополнительные иммунные клетки к местам воспаления, обладают иммунной памятью и защищают организм от повторных атак чужеродных захватчиков. Использование инновационных технологийкоторые позволяют опрашивать клетки бляшки на уровне одной клетки, исследователи обнаружили, что Т-клетки памяти составляют большую часть клеточных компонентов бляшки.
Интересно, что подгруппа Т-клеток, известная как Т-клетки-убийцы памяти (CD8), появилась в виде клонов, что позволяет предположить, что они могут связываться с общим антигеном. Характер клональной экспансии этих Т-клеток памяти следовал за прогрессированием ишемической болезни сердца, вовлекая Т-клетки в патологию заболевания. Поскольку связывание Т-клеточного рецептора и его антигена является специфическим — во многом подобно замку и его ключу — если у нас есть последовательность Т-клеточного рецептора, интересно предположить, что вы потенциально можете идентифицировать антигены-виновники, некоторые из которых могут вызвать заболевание.
«К сожалению, это не так просто, — говорит Нгуен. «Поскольку Т-клеточный рецептор распознает часть антигена (пептида), а не весь антиген, может быть сложно определить точный антиген. Кроме того, пептид должен быть представлен клеткой, которая несет специфический белок (называемый главный комплекс гистосовместимости), чтобы обеспечить клональную экспансию Т-клеток и высвобождение веществ, которые могут убить чужеродных захватчиков».
Вместо этого исследователи стремились определить идентичность лиганда, который потенциально связывает и активирует Т-клетку. Исследователи взяли тысячи последовательностей Т-клеточных рецепторов, находящихся в бляшках коронарных артерий, и сопоставили их последовательности с общедоступными и частными базами данных, содержащими потенциальные ключи к «Т-клеточным замкам». Исследователи обнаружили, что потенциальные лиганды рецепторов Т-клеток соответствуют пептидам респираторных вирусов, включая грипп и SARS-CoV-2. Это предполагает потенциальный механизм, с помощью которого вирусы увеличивают риск сердечного приступа.
«Предыдущие исследования показали, что тяжелые, активные инфекции гриппа увеличивают риск сердечного приступа как минимум в шесть раз», — говорит Нгуен. «Многие постулируют, что повышенный риск сердечного приступа может быть связан с изменениями артериального давления и частоты сердечных сокращений, которые превышают поступление доступного кислорода и питательных веществ к сердцу, вызывая ишемию. пептиды в инфицированной крови пациента представляются Т-клеткам, которые затем активируют, делятся и высвобождают факторы, которые разрывают или разрушают защитный колпачок и вызывают вытекание содержимого бляшки в просвет сосуда и закупорку кровотока».
Затем исследователи задали два важных вопроса: (1) Почему эти вирус-специфические Т-клетки памяти были обнаружены в бляшках? И (2) почему эти клональные Т-клетки были обнаружены у пациентов, которые не были активно инфицированы? «Вирусы не имеют естественного сродства к бляшкам, поэтому их присутствие в бляшках интригует и предполагает, что Т-клетки, специфичные для вируса, могут привлекать бляшки, потому что они перекрестно реагируют с сосудистой тканью», — говорит Нгуен. «Если вирусные пептиды кажутся похожими по структуре на собственные пептиды, выставленные поврежденными сосудами, Т-клетки, специфичные для вирусов, также будут активироваться при представлении собственных пептидов с аналогичной структурой. Это явление называется молекулярной мимикрией».
Чтобы определить, активируют ли вирусные пептиды рецепторы Т-клеток бляшек, исследователи использовали вычислительные программы и идентифицировали белки из сосудов и ткани сердца, которые имеют сходную структуру с вирусными пептидами. Чтобы подтвердить перекрестную реактивность, исследователи экспрессировали рецептор Т-клеток на линии раковых Т-клеток, которая не содержит рецепторов Т-клеток. Затем исследователи подвергали линию Т-клеток воздействию как вирусных, так и собственных пептидов и продемонстрировали активацию Т-клеток in vitro.
«Эти результаты показывают, что часть пациентов может быть подвержена аутоиммунным осложнениям свертывания крови, вызванным предыдущими вирусными инфекциями. Разработка диагностических тестов для выявления этих уязвимых пациентов имеет решающее значение, чтобы мы могли разработать соответствующие стратегии профилактики и лечения на основе иммунной системы для этих случаев. пациентов», — заключил доктор Нгуен.